Boala ficatului gras non-alcoolic (NAFLD) reprezinta o afectiune complexa si insidioasa, care afecteaza un numar tot mai mare de persoane la nivel global. Aceasta patologie se caracterizeaza prin acumularea excesiva de grasimi in tes hepatic, in absenta consumului de alcool. NAFLD cuprinde un spectru larg de modificari la nivelul ficatului, de la simpla steatoza (infiltrare grasa), la steatohepatita (inflamatie si leziuni ale celulelor hepatice), ciroza (fibroza extensiva si distrugerea arhitecturii hepatice) si, in cele mai grave cazuri, cancer hepatic.
Succesul tratamentului NAFLD depinde in mare masura de stadiul in care se afla boala in momentul diagnosticarii, precum si de starea generala de sanatate a pacientului si prezenta altor afectiuni concomitente, cum ar fi obitatea, diabetul zaharat sau dislipidemiile. De aceea, diagnosticul timpuriu este esential pentru a putea interveni prompt si eficient in stoparea progresiei bolii si prevenirea complicatiilor severe. Cu cat modificarile hepatice sunt depistate mai devreme, cu atat sansele de reversibilitate si vindecare completa sunt mai mari.
Cum ajunge grasimea la ficat? Factori de risc pentru NAFLD
Principala cauza a acumularii excive de grasimi la nivelul ficatului este aportul caloric si lipidic excesiv din alimentatie. Atunci cand consumam mai multe calorii decat poate arde organismul, surplusul se depoziteaza sub forma de grasime, inclusiv in ficat. Alimentele bogate in grasimi saturate, zaharuri simple si carbohidrati rafinati contribuie semnificativ la dezvoltarea steatozei hepatice.
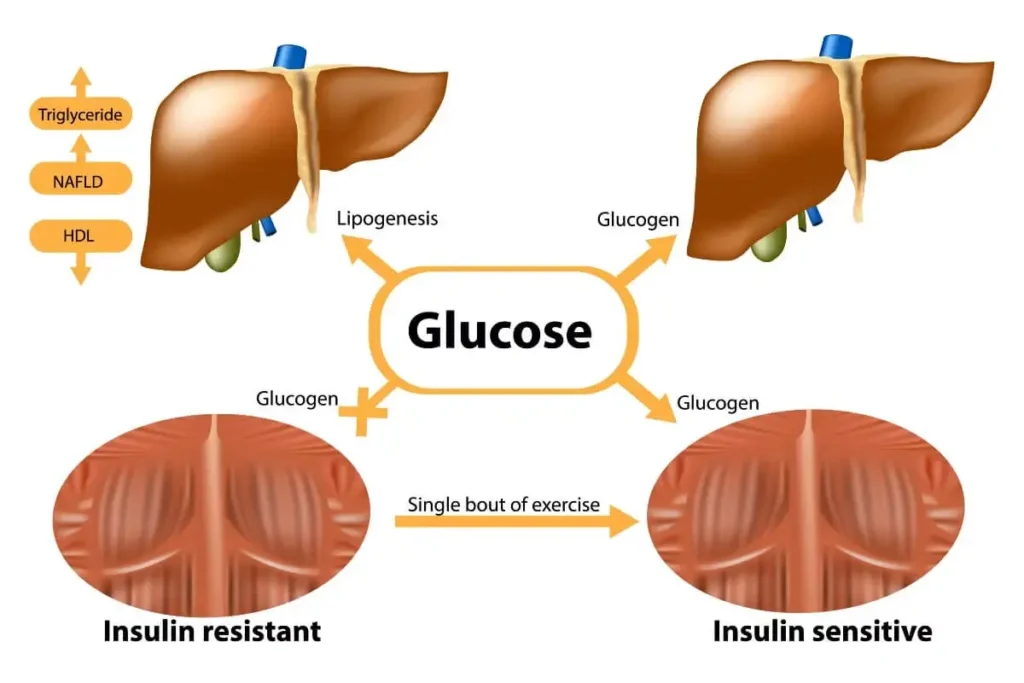
Pe langa dieta, alti factori de risc importanti pentru NAFLD includ:
- Obezitatea, in special cea de tip abdominal (adipozitatea viscerala)
- Diabetul zaharat tip 2 si rezistenta la insulina
- Dislipidemiile (niuri crescute de colesterol “rau” LDL si trigliceride in sange)
- Sedentarismul si lipsa activitatii fizice regulate
- Varsta inaintata, sexul masculin si predispozitia genetica
Relatia dintre diabet, rezistenta la insulina si NAFLD
Diabetul zaharat si rezistenta la insulina joaca un rol cheie in patogeneza NAFLD. In mod normal, insulina are ca efect blocarea lipolizei (descompunerii grasimilor) in adipocite si eliberarea acizilor grasi liberi in circulatie. Insa, la persoanele cu rezistenta la insulina, acest mecanism este perturbat. Ca urmare, grasimile sunt eliberate din tesutul adipos si ajung in sange, de unde sunt captate de catre hepatocite, ducand in timp la acumularea de grasime in ficat.
Prin urmare controlul riguros al glicemiei si cresterea sensibilitatii la insulina reprezinta obiective terapeutice majore in managementul NAFLD la pacientii diabetici. Modificarea stilului de viata, printr-o dieta echilibrata si activitate fizica regulata, alaturi de medicatia specifica, poate imbunatati semnificativ rezistenta la insulina si reduce impactul negativ asupra ficatului.
Cumpara din magazin:
Diagnosticul NAFLD
Unul dintre aspectele cele mai insidase ale bolii fic gras non-alcoolic este ca, in stadiileipiente, aceasta evolueaza de cele mai multe ori asimptomatic. Pacientii pot avea steatoza hepatica sau chiar steatohepatita fara a prez vreun simptom sugestiv, ceea ce face ca diagnosticul sa fie deseori intarziat. Tocmai de aceea, depistarea precoce a NAFLD este esentiala pentru a putea interveni prompt si a preveni progresia catre forme mai severe, cu potential ireversibil.
Diagnosticul NAFLD se bazeaza pe o combinatie de metode clinice, biologice si imagist, dintre care amintim:
- Analizele biochimice sangvine:
- Testele functiei hepatice (TGO, TGP, GGT, fosfataza alcalina) pot indica o afectare a ficatului, dar nu sunt specifice pentru NAFLD.
- Profilul lipidic (colesterol total, LDL, HDL, trigliceride) si glicemia à jeun sunt importante pentru a evalua prezenta dislipidemiei si a diabetului zaharat, factori de risc majori pentru NAFLD.
- Ecografia abdominala:
Este investigatia imagistica de prima intentie, care poate evidentia infiltrarea grasa a ficatului (aspect hiperecogen difuz).
- Desi este o metoda accesibila si neinvaziva, ecografia nu poate diferentia intre steatoza simpla si steatohepatita si nici nu poate evalua gradul fibrozei hepatice.
3.Elastografia cu unde de forfecare (FibroScan)**:
- Aceasta tehnica neinvaziva masoara rigiditatea ficatului, permitand astfel estimarea gradului de fibroza hepatica.
- Elastografia este deosebit de utila pentru monitorizarea progresiei bolii si a raspuului la tratament, fara a fi necesara biopsia hepatica.
- Calcularea indicelui de masa corporala (IMC):
- Un IMC peste kg/m² defineste supraponderalitatea, iar peste 30 kg/m² obezitatea, ambele fiind factor de risc importanti pentru NAFLD.
- Masurarea circumferintei abdominale este, de asemenea, relevanta, intrucat obezitatea de tip central se asociaza cu un risc crescut de steatoza hepatica.
In cazurile incerte sau cu discordanta intre rezultatele testelor neinvazive, poate fi necesara biopsia hepatica, care ramane standardul de aur pentru diagnosticul NAFLD. Aceasta permite vizualizarea directa a modificarilor histologice si diferentierea intre steatoza simpla, steatohepatita sibroza/ciroza.
Tratamentul NAFLD

Abordarea terapeutica a bolii ficatului gras non-alcoolic este un proces complex si multidisciplinar, care implica atat schimbarea profunda a stilului de viata, cat si interventia coordonata a mai multor specialisti, precum hepatologul, diabetologul, nutritionistul si cardiologul. Obiectivul principal al tratamentului este de a stopa si, pe cat posibil, de a reversa acumularea de grasime in ficat, prevenind astfel progresia catre forme mai severe, cum ar fi steatohepatita, ciroza sau cancerul hepatic.
Cumpara din magazin:
Planul terapeutic trebuie adaptat individual, in functie de stadiul bolii, prezenta comorbiditatilor si complianta pacientului. Cu toate acestea, indiferent de situatie, modificarea profunda a stilului de viata reprezinta piatra de temelie a tratamentului NAFLD. Aceasta presupune:
- Adoptarea unei diete echilibrate si hipocalorice, bazata pe:
- Reducerea aportului de grasimi saturate si zaharuri simple
- Cresterea consumului de fructe, legume, cereale integrale si proteine slabe
- Evitarea alimentelor procesate si a bauturilor indulcite
- Controlul portiilor si evitarea meselor copioase
- Cresterea nivelului de activitate fizica:
- Minimum 30 de minute de exercitii moderate (mers alert, inot, ciclism) in majoritatea zilelor saptamanii
- Reducerea timpului sedentar si incurajarea miscarii in activitatile cotidiene
- Scaderea in greutate:
- Obiectivul este o reducere treptata si susuta, cu 5-10% din greutatea initiala
- Mentinerea greutatii in limite normale (IMC < 25 kg/m²)
- Controlul strict al comorbiditatilor:
- Mentinerea glicemiei in valori optime la pacientii diabetici
- Tratarea dislipidemiei si a hipertensiunii arteriale
- Evitarea consumului de alcool si a medicamentelor hepatotoxice
Pe langa aceste masuri generale, in func de severitatea bolii hepatice, pot fi necesare si interventii farmacologice tintite, menite sa reduca inflamatia, fibroza si insulinorezistenta hepatica. Desi nu exista inca terapii specifice aprobate pentru NAFLD, numeroase studii sunt in desfasurare, vizand molecule cu potential antiinflamator, antioxidant si antifibrotic.
In stadiile avansate de boala, cu ciroza hepatica instalata, opiunile terapeutice devin din ce in ce mai limitate, iar prognosticul este rezervat. In aceste cazuri, managementul complicatiilor cirozei (hipertensiune portala, insuficienta hepatica) si screeningul pentru carcinom hepatocelular devin prioritare. Pentru pacientii atent selectionati, cu ciroza decompensata sau carcinom hepatic precoce, transplantul hepatic poate reprezenta singura sansa de supravietuire pe termen lung.
Stadiul de steatoza – tratament
In stadiul steatoza hepatica non-alcoolica, acumularea de grasime ficat este inca reversibila, cu conditia instituirii prompte a masurilor terapeutice adecvate. Obiectivul principal in aceasta etapa este de a reduce cantitatea de grasime hepatica si de a preveni progresia catre steatohepatita si fibroza. Modificarea profunda a stilului de viata reprezinta cheia succesului terapeutic in acest stadiu al bolii.
Principalele masuri recomandate pentru tratamentul steatozei hepatice non-alcoolice includ:
- Scaderea treptata in greutate:
- Reducerea cu 3-10% din greutatea corporala initiala poate duce la o imbunatatire semnificativa a steatozei hepatice
- Este importanta o scadere graduala si sustinuta in greutate, cu aproximativ 0,5-1 kg pe saptamana
- Evitarea dietelor restrictive severe si a fluctuatiilor ponderale mari
- Adoptarea unei diete sanatoase, de tip mediteraneean:
- Bogata in fructe, legume, cereale integrale, peste si grasimi mononesaturate (ulei de masline)
- Saraca inasimi saturate, zaharuri simple si alimente procesate
- Controlul portiilor si evitarea meselor copioase, bogate in calorii
- Cresterea nivelului de activitate fizica:
- Minimum 30 de minute de exercitii moderate (mers alert, inot, ciclism) in majoritatea zilelor saptamanii
- Combinarea exercitiilor aerobice cu cele de rezistenta (pentru cresterea masei musculare si a metabolismului bazal)
- Reducerea timpului sedentar si incurajarea miscarii in activitatile cotidiene
- Controlul strict al glicemiei la pacientii diabetici:
- Optimizarea tratamentului antidiabetic oral sau cu insulina
- Monitorizarea regulata a hemoglobinei glicate (HbA1c)
- Adoptarea unei diete cu indice glicemic scazut
- Reducerea nivelului de colesterol si trigliceride:
- Prin modificari dietetice si cresterea activitatii fizice
- Utilizarea medicamentelor hipolipemiante (statine, fibrati) atunci cand este necesar
- Evitarea consumului de alcool si a medicamentelor hepatotoxice:
- Chiar si consumul moderat de alcool poate agrava steatoza hepatica
- Atentie la automedicatie si la utilizarea suplimentelor alimentare sau a plantelor medicinale fara recomandarea medicului
Implementarea acestor masuri poate duce la o reducere semnativa a grasimii hepatice si la normalizarea enzimelor hepatice in 3-6 luni de la inceperea terapiei. Cu toate acestea, este esential ca aceste schimbari in stilul de viata sa fie mentinute pe termen lung, pentru a preveni recidiva steatozei si progresia catre forme mai severe de boala hepatica.
In cazurile in care modificarile stilului de viata nu sunt suficiente sau exista comorbiditati importante (obezitate severa, diabet necontrolat), se poate apela si la interventii farmacologice sau chirurgicale complementare, care potenteze efectele terapiei nefarmacologice si sa accelereze procesul de vindecare a ficatului gras non-alcoolic.
Resurse:
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9546342/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4258554/
- https://www.frontiersin.org/journals/endocrinology/articles/10.3389/fendo.2022.1087260/full
- https://www.mayoclinic.org/diseases-conditions/nonalcoholic-fatty-liver-disease/diagnosis-treatment/drc-20354573
- https://jamanetwork.com/journals/jama/fullarticle/899427

















